点击蓝字 关注我们
日前,柯城区人民医院借助“山海”提升优势,以过硬的专业技能、最快的应急能力,成功抢救了一名“脑动脉瘤破裂致蛛网膜下腔出血”的患者。
患者崔阿姨今年67岁,平时身体硬朗,干家务、带孩子,家里家外打理得井井有条。可就在3月初的一天中午,崔阿姨在做家务时突发剧烈头痛伴呕吐、全身乏力,随后逐渐出现意识不清、问话不答,家人紧急拨打了120,将崔阿姨送到了柯城区人民医院急诊科。
图1 - 4
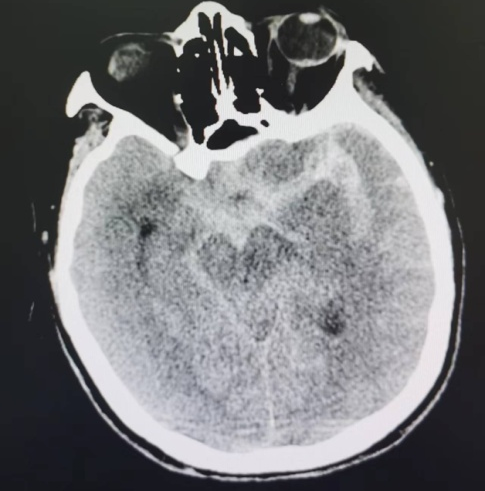
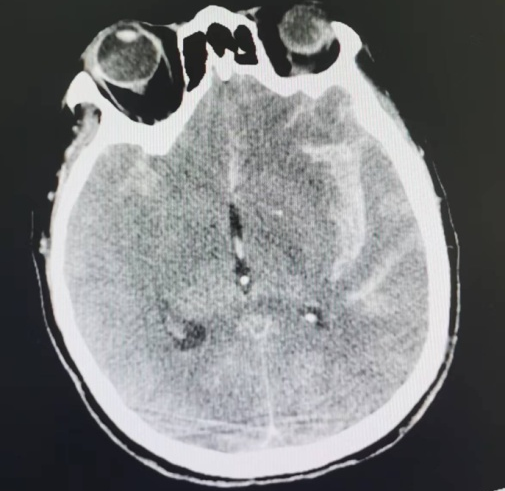
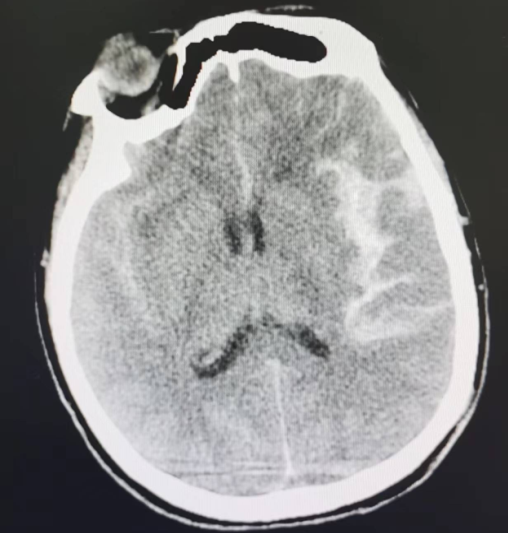
抵达医院时,患者出现双侧瞳孔不等大,对光反射迟钝,呼吸节律不规则等症状,接诊医生迅速对患者进行气管插管,保证呼吸道通畅,根据患者症状结合查体,高度怀疑此次的病因很可能是脑动脉破裂出血。为了尽快明确患者病因,一刻也没敢耽搁,以最快的速度完善了颅脑CT+CTA检查,结果印证了医生的诊断:脑基底池、鞍上池、侧裂池为主的较广泛的蛛网膜下腔出血,左大脑中动脉分叉处动脉瘤。(图1-4所示)
病情情况十分危急,动脉瘤随时有再次破裂的风险,患者已经处于生命垂危的边缘。此时,接到通知的浙江医院下沉脑科专家周育苗主任,也马不停蹄地赶到了急诊科。“开通绿色通道,马上手术!”周育苗详细查看了患者及影像资料后认为患者诊断明确,病情危急,必须立刻手术栓塞动脉瘤从而解除再破裂风险。

图5
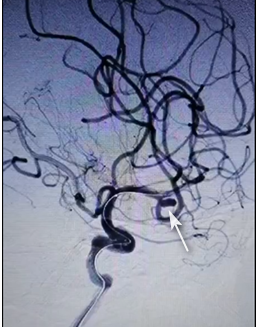
图6
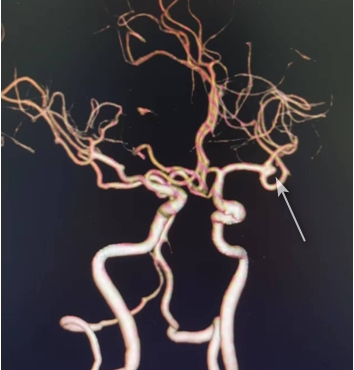
周育苗与家属充分沟通并征得同意后,迅速将病人送入手术室。进入手术室后,第一时间完成了患者脑血管造影(DSA),发现患者左侧大脑中动脉分叉处棒状动脉瘤,颈内动脉海绵窦段还发现一个小动脉瘤(非本次破裂动脉瘤)。(图5、6所示)
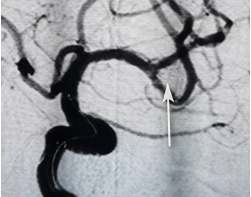
图7
造影结束后,在柯城区人民医院神经内科、神经外科团队的紧密配合下,周育苗娴熟地将一根直径只有0.4mm的微导管在微导丝导引下塞进患者动脉瘤内,然后在微导管内依次填入适合尺寸的弹簧圈,成功解除动脉瘤再次破裂的风险,术后复查造影,动脉瘤完全不显影(如图7所示),患者转危为安。

2个月后,当崔阿姨在家属陪同下再次回到医院复查时,当时参与抢救的医生们几乎认不出她了,此时的她神采奕奕,行动自如,似乎从来没有经历过这次与死神擦肩而过的“战斗”。
专家科普
颅内动脉瘤是指脑动脉内腔的局限性异常扩大造成动脉壁的一种瘤状突出,多因动脉管壁局部的先天性缺陷和腔内压力增高的基础上引起囊性膨出,是造成蛛网膜下腔出血的首位病因(如图8所示)。可以把动脉瘤形象地比喻成汽车轮胎的鼓包,容易爆胎酿成事故(如图9所示)。

图8

图9
据统计,国内正常人群中颅内动脉瘤的患病率约3%,但破裂率不高,不过一旦破裂后果往往很严重,10%~15%直接猝死,再次出血病死率达70%~80%,而首次出血后24h内再出血发生率达7%~16%,因此对于破裂动脉瘤强调只要生命体征稳定就要尽早治疗。
动脉瘤的治疗方式有两种:开颅夹闭和微创介入栓塞,第一种方式需要打开脑子,创伤较大,不太容易被人接受(如图10所示)。而介入栓塞只需在大腿根股动脉穿刺一个直径约3mm的小口,不剃头不开颅,已经成为颅内动脉瘤治疗的主流方法(如图11所示)。当然,对于破裂动脉瘤,栓塞瘤腔防止再破裂出血只是治疗的一部分,后续还需要预防脑血管痉挛、清理血肿、重症监护等综合管理,病人的最终预后主要取决于发病到就诊的时间间隔以及发病时的严重程度。
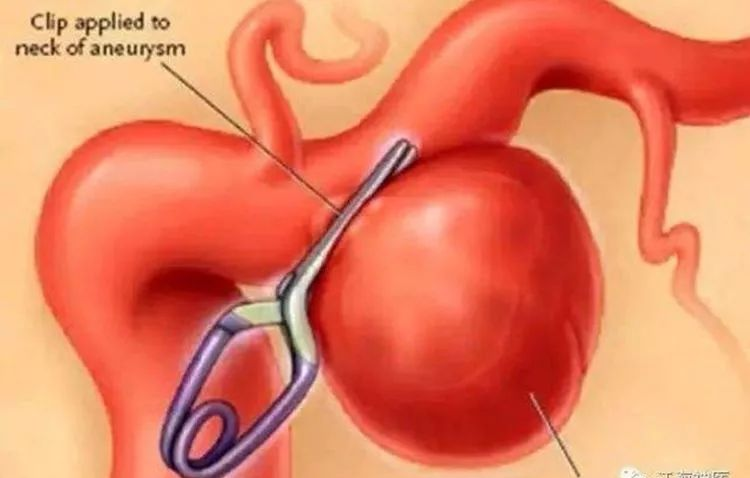
图10
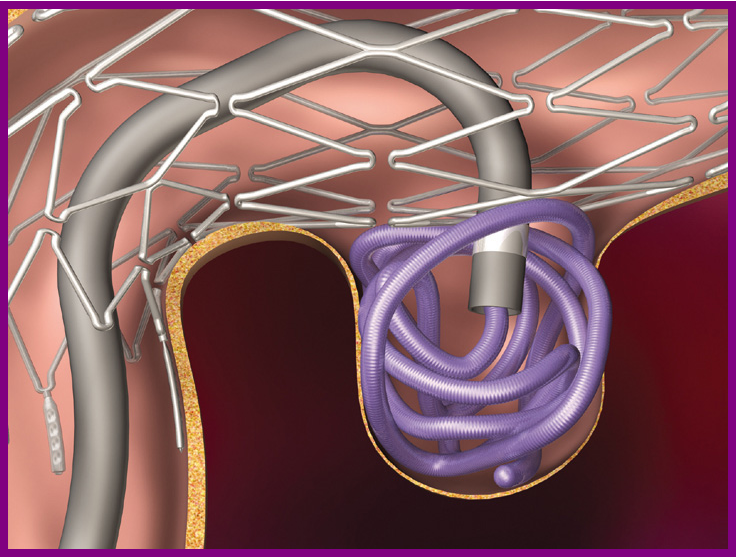
图11
周育苗简介

浙江医院脑科中心、神经介入科副主任医师,神经病学硕士研究生。
擅长:脑血管病的介入诊治,包括脑血管闭塞再通术,颅内外动脉狭窄的血管成形和支架置入术以及脑动脉瘤栓塞术等,具有丰富的脑血管病临床诊疗经验。
通讯员:周育苗
编辑:聂桂萍
一审:徐琰儒
二审:曹汉华